每个人都逃不过白内障?真相是这样的
擅长专业
眼耳鼻喉科常见疾病的诊断治疗。
专家简介
毕业于南阳医学高等专科学校,从事眼耳鼻喉专业十余年,具备较扎实的专业理论基础和较丰富的临床经验,曾赴洛阳市***人民医院眼...
“白内障?那是老人才得的病吧?”
“等它‘熟透了’再开刀,不然容易复发。”
“点眼药水能治好白内障,不用手术。”
这些说法,您听过几个?它们可能正在耽误您的视力。
一个不太乐观的事实:只要活得够久,几乎人人都会得白内障
白内障不是肿瘤,不是感染,而是晶状体的自然老化。
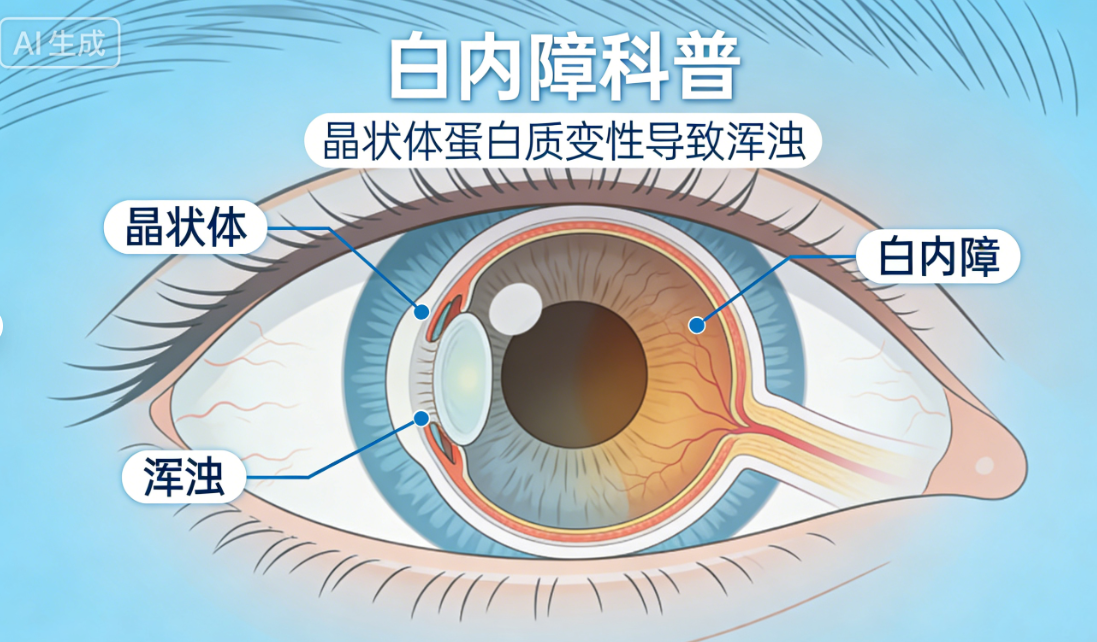
我们的眼睛里有一个结构叫“晶状体”,年轻时它像一块透明的玻璃,光线可以顺利穿过。随着年龄增长,晶状体里的蛋白质逐渐变性、浑浊,就像玻璃变成了毛玻璃——光线进不去了,视力自然就模糊了。
80岁以上人群白内障患病率接近100%。这不是危言耸听,而是全球流行病学数据的共识。区别只在于:有些人60岁就明显影响生活,有些人90岁还只是轻微浑浊。
所以,白内障不是“会不会得”的问题,而是“什么时候得”的问题。
这些早期信号,很多人没当回事
白内障不是突然看不见的,它是一点一点“偷走”视力的。
看东西像蒙了一层雾:不痛不痒,很多人以为是“老花”或“眼疲劳”
颜色变暗、发黄:原本鲜艳的花朵看起来灰扑扑的
晚上看灯光有眩光、光晕:开车时对面车灯刺眼得不敢睁眼
老花镜度数频繁变化:今天戴这副能看清,过几天又不灵了
突然“近视”了:原本不近视的人看近变清楚,看远更模糊
如果您或家人出现以上任何一种变化,建议去做一次眼科检查——不是配眼镜,而是查晶状体。
别再等了,“熟透了”是最坑人的说法
很多老一辈人坚信:白内障要等“长熟”了(完全浑浊、看不见了)才能做手术。这个观念源于几十年前的技术限制——当时手术需要把整个晶状体完整取出,越“熟”越好取。
但现在的技术早已颠覆。 主流手术方式是超声乳化+人工晶体植入,通过一个2毫米左右的微创切口,用超声波把浑浊的晶状体打碎吸出,再放入折叠的人工晶体。创伤小、恢复快、不用缝针。
越早做,手术越简单、风险越低、恢复越好。 等到“过熟期”,晶状体核变硬、囊膜脆弱,手术难度反而增加,并发症风险也升高。更重要的是,白内障拖久了可能诱发青光眼——那种疼起来要命的急症,视力损伤不可逆。
所以,当白内障影响到正常生活(比如看不清手机、不敢走路、没法开车),就该考虑手术了。
眼药水能治白内障?目前没有
市面上很多号称“治疗白内障”的眼药水,成分多为营养类、抗氧化类。它们对早期白内障可能有一些“延缓”作用,但没有任何一种眼药水能让已经浑浊的晶状体重新变透明。
目前全球公认的***有效治疗方法就是手术。如果有人跟您说“点药水就能好”,大概率是想卖药。
人工晶体怎么选?不是越贵越好
手术中植入的人工晶体决定了术后视力质量。常见类型:
单焦点晶体:看远清楚,看近需戴老花镜(医保报销多)
双焦点晶体:看远、看近都清楚,中距离(如看电脑)稍差
三焦点晶体:远、中、近全程清晰,但价格高,夜间可能有光晕
散光矫正型晶体:适合有散光的人
选择哪种,取决于您的用眼习惯、眼部条件和经济状况。最贵的不一定最适合,比如常年开夜车的司机用三焦点晶体可能会被光晕困扰。医生会根据检查结果给出建议。
手术疼吗?要住院吗?
不疼。手术前会滴表面麻醉眼药水,整个过程15-20分钟,大多数患者只感觉有液体冲洗、有轻微压力感,没有痛觉。多数医院可以日间手术,当天来、当天做、当天或第二天复查后回家。
术后第二天就能正常生活,但要避免脏水入眼、剧烈运动和揉眼睛。
问题 答案

一句话:白内障是衰老的正常现象,不可怕,也别拖。 如果您或家人正在被视力模糊困扰,去眼科查个裂隙灯,医生几秒钟就能判断——比等“熟透”明智得多。
(本文仅供参考,具体诊疗请遵医嘱)
 微信二维码
微信二维码




