急性胰腺炎:不只是“肚子疼”,重症可致命
很多人听说过“胰腺炎”,但不知道它的凶险。急性胰腺炎是胰腺消化酶被异常激活,“自我消化”胰腺组织引起的急性炎症。轻症患者一周左右可恢复,但重症急性胰腺炎病情凶险,死亡率高达15%-30%,且治疗费用高昂。
胰腺是什么?为什么会发炎?
胰腺是位于胃后方、深藏在腹膜后的重要消化器官,主要功能是分泌消化酶(帮助消化食物)和胰岛素(调节血糖)。当胆结石阻塞胰管、大量饮酒、高血脂或药物等因素导致胰管内压力升高、消化酶提前激活,就会开始“消化”胰腺自身,引发急性炎症。
两大主要原因:胆结石和饮酒
胆源性胰腺炎(最常见,占50%-60%) :胆结石掉入胆总管末端,堵塞了胰管的共同开口,导致胰液排出受阻。这类患者通常有胆囊结石病史,暴饮暴食后诱发。
酒精性胰腺炎(约占20%-30%) :长期大量饮酒或一次酗酒,酒精刺激胰液分泌增加、胰管括约肌痉挛,导致胰液反流。我国酒精性胰腺炎发病率呈上升趋势。
其他原因:高甘油三酯血症(甘油三酯>11.3mmol/L)、高钙血症、药物(硫唑嘌呤、丙戊酸等)、内镜下逆行胰胆管造影术后、外伤。
典型症状:剧烈上腹痛
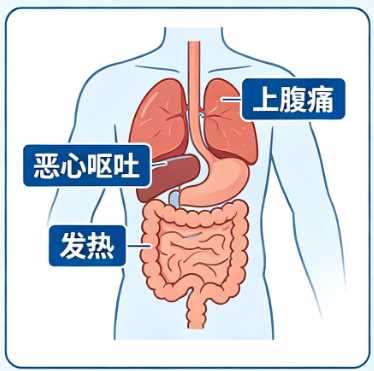
突发性、持续性剧烈上腹部疼痛,向背部放射(“穿通样”疼痛);
蜷曲身体、前倾位可稍缓解,平躺加重;
伴有恶心、呕吐,呕吐后疼痛不缓解(与胃肠炎不同);
发热、腹胀、肠鸣音减弱。
重症胰腺炎的预警信号:出现以下情况提示病情危重,需立即收入重症监护室:呼吸困难(急性肺损伤)、尿量减少(急性肾损伤)、血压下降(休克)、意识改变(胰性脑病)、腹部出现蓝紫色瘀斑(Grey-Turner征)或脐周蓝紫色瘀斑(Cullen征)。
诊断:血淀粉酶和CT
血淀粉酶和脂肪酶升高(超过正常上限3倍以上)是重要依据,但需注意:淀粉酶在发病6-12小时开始升高,3-5天恢复正常;脂肪酶升高持续时间更长,特异性更高。
腹部CT是评估胰腺坏死范围和并发症的金标准,通常建议发病48-72小时后检查。
治疗:轻症住院,重症需ICU
轻症胰腺炎:禁食、胃肠减压、静脉补液、止痛、抑制胰酶分泌,一般7-10天可恢复。
重症胰腺炎:需在ICU进行生命支持,包括液体复苏、呼吸机、持续肾脏替代治疗(CRRT)、抗生素防治感染。出现胰腺坏死感染时,需要经皮穿刺引流或手术清创。
如何预防?
控制血脂:高甘油三酯血症患者需服用降脂药,低脂饮食。
治疗胆囊结石:有症状的胆囊结石建议腹腔镜胆囊切除术。
严格限酒:不酗酒,尤其是高甘油三酯血症患者。
***提醒:急性胰腺炎不是“普通的胃痛”。如果暴饮暴食或饮酒后出现剧烈上腹痛并向背部放射,请立即到急诊或普外科就诊。不要自行服用止痛药,以免掩盖病情。重症胰腺炎的治疗是一场“持久战”,预防远胜于治疗。
 微信二维码
微信二维码



