体检发现息肉,切还是不切?医生教你科学判断
擅长专业
胃肠镜检查、食管及胃内异物取出、消化道息肉镜下切除、早癌镜下治疗,对消化道疾病、...
专家简介
河南省消化内镜协会常务委员、洛阳市消化内镜协会副主任委员、洛阳市第—人民医院消化内镜中心主任、从事消化及消化内镜工作30...
“医生,我体检报告上写着‘结肠息肉’,会不会癌变?要不要切掉?”

这是消化科和妇科门诊最常听到的问题之一。随着体检普及和内镜技术的进步,越来越多人在胃肠镜、超声检查中发现各种“息肉”。面对这个陌生的“不速之客”,有人焦虑不安,有人却掉以轻心。
息肉到底是什么?发现后应该“一刀切”还是“和平共处”?今天我们就来厘清这个问题。
***部分:息肉是什么?它从哪里来?
息肉,简单来说,是人体黏膜表面长出的“多余赘生物”,形态多样——有的像蘑菇,有的像山丘,有的带蒂,有的扁平。
息肉的真正危险性,不在于它“多了一块肉”,而在于部分类型的息肉具有癌变潜能。不同类型的息肉,命运截然不同。
第二部分:不同部位息肉的决策原则
一、结直肠息肉——最需要重视
结直肠息肉是临床上最受关注的息肉,因为绝大多数结直肠癌由腺瘤性息肉演变而来。这个过程通常需要5—15年,为我们提供了充足的干预窗口。
根据病理类型,结直肠息肉分为:
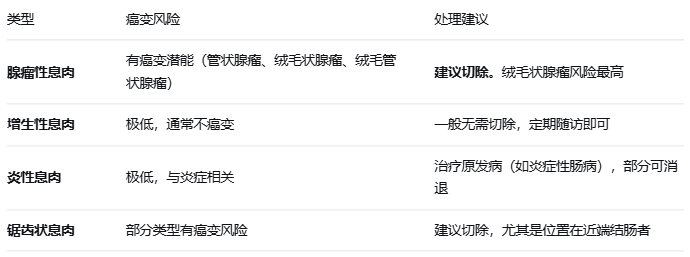
核心原则:
直径≥5mm的息肉,通常建议内镜下切除
直径<5mm的微小息肉,若为腺瘤性,也建议切除
多发息肉(≥3个)或直径≥10mm者,需更密切随访
切除后:根据病理结果和息肉数量、大小,医生会建议1—3年内复查肠镜,不可“一切了之”。
二、胃息肉——看类型和大小
胃息肉相对常见,多数为良性。
胃底腺息肉:最常见,多与长期服用质子泵抑制剂(如奥美拉唑)相关,癌变风险极低,直径<1cm且无症状者可随访
增生性息肉:多与慢性胃炎、幽门螺杆菌感染相关,根除幽门螺杆菌后部分可缩小。直径>1cm或有出血、梗阻症状者建议切除
腺瘤性息肉:无论大小,均建议切除,癌变风险较高
三、胆囊息肉——看“真假”
胆囊息肉是超声报告中的常见发现,关键要区分“真假”。
假性息肉(胆固醇性息肉):占大多数,由胆固醇结晶沉积形成,无癌变风险。直径<10mm、无症状者定期超声随访(每6—12个月)即可
真性息肉(腺瘤性息肉等):有癌变风险。以下情况建议手术切除胆囊:
直径≥10mm
短期内迅速增大
伴有胆囊结石且症状明显
超声提示血流丰富、基底宽大等恶性征象
四、子宫内膜息肉——看症状和生育需求
子宫内膜息肉常见于女性,处理需个体化。
无症状、直径<10mm、无生育需求:可随访观察,部分可自行消退
有症状(异常子宫出血、经期延长)、直径≥10mm、有生育需求、绝经后女性:建议宫腔镜切除,以明确病理并改善症状
第三部分:为什么医生对“切息肉”态度不一?
患者常疑惑:“为什么同样是息肉,有的医生让切,有的让观察?”
这并非医生意见分歧,而是基于以下科学考量:
病理类型决定风险:腺瘤性息肉是“定时炸弹”,增生性息肉是“良民”。不切除送病理,就无法知道类型。
大小是重要参考:息肉越大,癌变风险越高。直径>10mm的结直肠腺瘤,癌变率明显上升。
数量与形态:多发息肉、扁平隆起型(侧向发育型)息肉风险更高。
切除风险与获益权衡:某些特殊部位(如胆囊)或特殊人群(凝血功能障碍者),切除本身存在风险,需谨慎决策。
随访依从性:若患者无法保证定期复查,医生可能倾向更积极切除。
第四部分:切除后的“必修课”——定期复查
很多人认为“切了就没事了”,这是***的误区。息肉切除后,仍需定期随访,原因有二:
复发可能:息肉的“土壤”还在,尤其是结直肠腺瘤,复发率可达30%—50%
漏诊可能:肠道准备不佳时,可能存在遗漏病灶
复查间隔因人而异,通常:
低风险(1—2个微小腺瘤):5—10年复查
中风险(3—4个腺瘤,或直径≥10mm):3年复查
高风险(≥5个腺瘤,或绒毛状腺瘤,或伴有***别上皮内瘤变):1—3年复查
第五部分:生活方式——从源头减少息肉
虽然部分息肉与遗传相关,但健康生活方式可降低风险:
膳食纤维:多吃蔬菜、水果、全谷物,减少红肉和加工肉类
控制体重:肥胖是结直肠腺瘤的危险因素
戒烟限酒:烟草和酒精增加多种息肉风险
规律运动:每周至少150分钟中等强度运动
治疗基础病:控制血糖、根除幽门螺杆菌
总结
面对“息肉”这个诊断,既不必恐慌,也不能轻视。科学的决策路径是:
明确部位 → 评估大小和形态 → 获取病理类型 → 结合个人情况 → 制定处理方案
息肉并非“一切了事”,也非“一切平安”。关键在于:
有癌变风险的息肉(如结直肠腺瘤性息肉、胃腺瘤性息肉)——建议切除
低风险或无风险息肉(如增生性息肉、胆固醇性息肉)——可随访观察
无论切与不切——定期复查是“**锁”
发现息肉后,请携带完整报告到消化内科、胃肠外科、肝胆外科或妇科(依部位而定)就诊,由医生结合您的具体情况给出个体化建议。科学管理,才能真正安心。
声明:本材料仅供科普使用,无意提供任何医疗建议或**具体治疗方案,与您个体疾病状况有关的任何治疗方案或其他医疗相关问题,请咨询您的主治医生。
 微信二维码
微信二维码
上一篇:胃药,应该饭前吃还是饭后吃?




